Video Vì sao mắc ung thư cổ tử cung
Theo Tổ chức Y tế thế giới (WHO), tại Việt Nam, ước tính cứ 100.000 phụ nữ thì có 20 trường hợp mắc bệnh ung thư cổ tử cung và 11 trường hợp tử vong. Tất cả phụ nữ đều có nguy cơ mắc ung thư cổ tử cung khi họ bắt đầu có quan hệ tình dục.
Vi rút u nhú ở người (Human papillomavirus - HPV) là nguyên nhân gây ra phần các trường hợp ung thư cổ tử cung. Vắc xin chủng ngừa HPV có tác dụng ngăn ngừa nhiễm HPV.
Ban đầu, Trung tâm Kiểm soát và Phòng ngừa Dịch bệnh Hoa Kỳ (CDC) đã khuyến nghị loại vắc xin này cho tất cả những người từ 9–26 tuổi. Tuy nhiên, CDC hiện nay khuyến nghị vắc xin này cho tất cả phụ nữ và nam giới từ 26–45 tuổi, những người đã tiêm vắc xin ở tuổi vị thành niên.
Trong bài viết này, chúng ta cùng tìm hiểu về bệnh ung thư cổ tử cung, các triệu chứng, cách phòng ngừa và điều trị.
Các triệu chứng và dấu hiệu sớm của ung thư cổ tử cung
 Đau vùng chậu là một triệu chứng có thể có của ung thư cổ tử cung. (Nguồn ảnh medicalnewstoday.com)Chú thích hình ảnhTrong giai đoạn đầu của ung thư cổ tử cung, người bệnh có thể không gặp phải bất kỳ triệu chứng nào.
Đau vùng chậu là một triệu chứng có thể có của ung thư cổ tử cung. (Nguồn ảnh medicalnewstoday.com)Chú thích hình ảnhTrong giai đoạn đầu của ung thư cổ tử cung, người bệnh có thể không gặp phải bất kỳ triệu chứng nào.
Do đó, phụ nữ nên làm xét nghiệm phết tế bào cổ tử cung (PAP test) thường xuyên.
PAP test là một xét nghiệm có tính chất phòng ngừa. Nó không nhằm mục đích phát hiện ung thư mà nhằm phát hiện sớm bất kỳ thay đổi tế bào nào cho thấy khả năng phát triển của ung thư, từ đó hành động sớm để điều trị nó.
Các triệu chứng phổ biến nhất của ung thư cổ tử cung là:
- Chảy máu giữa các kỳ kinh
- Chảy máu sau khi quan hệ tình dục
- Chảy máu ở phụ nữ sau mãn kinh
- Khó chịu khi quan hệ tình dục
- Tiết dịch âm đạo có mùi hôi
- Tiết dịch âm đạo lẫn máu
- Đau vùng xương chậu
Các triệu chứng này có thể do các nguyên nhân khác, bao gồm cả nhiễm trùng. Bất kỳ ai gặp bất kỳ triệu chứng nào trong số này đều nên đi khám.
Giai đoạn
Việc xác định giai đoạn của bệnh ung thư là rất quan trọng, vì nó giúp bác sĩ quyết định phương pháp điều trị hiệu quả nhất.
Việc phân giai đoạn nhằm mục đích đánh giá mức độ di căn của ung thư, liệu nó đã di căn đến các cấu trúc lân cận hay các cơ quan xa hơn chưa.
Hệ thống phân loại 4 giai đoạn được sử dụng phổ biến nhất để phân giai đoạn ung thư cổ tử cung.
- Giai đoạn 0: Có các tế bào tiền ung thư.
- Giai đoạn 1: Các tế bào ung thư đã phát triển từ bề mặt vào các mô sâu hơn của cổ tử cung và có thể vào thân tử cung và đến các hạch bạch huyết lân cận.
- Giai đoạn 2: Ung thư đã di chuyển ra ngoài cổ tử cung và thân tử cung, nhưng chưa tới khung chậu hoặc phần dưới của âm đạo. Nó có thể có hoặc không ảnh hưởng đến các hạch bạch huyết lân cận.
- Giai đoạn 3: Tế bào ung thư hiện diện ở phần dưới của âm đạo hoặc lan tới khung chậu và nó có thể làm tắc niệu quản. Tế bào ung thư có thể có hoặc không di căn đến các hạch bạch huyết lân cận.
- Giai đoạn 4: Ung thư xâm lấn đến bàng quang hoặc trực tràng và đang phát triển ra ngoài khung chậu. Nó có thể có hoặc không ảnh hưởng đến các hạch bạch huyết. Ở giai đoạn muộn, nó sẽ di căn đến các cơ quan ở xa, bao gồm gan, xương, phổi và các hạch bạch huyết.
Hãy khám sàng lọc định kỳ và khám bác sĩ sớm nếu có bất kỳ triệu chứng nào có thể giúp phát hiện sớm bệnh và điều trị có hiệu quả.
Nguyên nhân gây ung thư cổ tử cung
Ung thư là kết quả của sự phân chia và tăng trưởng không kiểm soát của các tế bào bất thường. Hầu hết các tế bào trong cơ thể chúng ta đều có tuổi thọ cố định và khi chúng chết đi, cơ thể sẽ tạo ra các tế bào mới để thay thế.
Các tế bào bất thường có thể có 2 vấn đề:
- Chúng không chết
- Chúng tiếp tục phân chia
Điều này dẫn đến sự tích tụ quá mức của các tế bào, cuối cùng tạo thành một khối u. Các nhà khoa học chưa biết chính xác lý do tại sao các tế bào trở thành ung thư.
Tuy nhiên, một số yếu tố nguy cơ có thể làm tăng nguy cơ phát triển ung thư cổ tử cung. Đó là:
- HPV: Đây là một loại vi rút lây truyền qua đường tình dục. Có hơn 100 loại HPV khác nhau, ít nhất 13 loại trong số đó có thể gây ung thư cổ tử cung.
- Có nhiều bạn tình hoặc có quan hệ tình dục sớm: Việc lây truyền các loại HPV gây ung thư hầu như luôn xảy ra do quan hệ tình dục với một người bị nhiễm HPV. Những phụ nữ từng có nhiều bạn tình thường có nguy cơ nhiễm HPV cao hơn. Điều này làm tăng nguy cơ phát triển ung thư cổ tử cung của họ.
- Hút thuốc: làm tăng nguy cơ ung thư cổ tử cung, cũng như các loại khác.
- Hệ thống miễn dịch suy yếu: Nguy cơ ung thư cổ tử cung cao hơn ở những người bị HIV/AIDS và những người đã trải qua cấy ghép, dẫn đến việc sử dụng các loại thuốc ức chế miễn dịch.
- Thuốc tránh thai: Sử dụng lâu dài một số loại thuốc tránh thai thông thường làm tăng nhẹ nguy cơ.
- Các bệnh lây truyền qua đường tình dục khác: Chlamydia, lậu và giang mai làm tăng nguy cơ phát triển ung thư cổ tử cung.
- Tình trạng kinh tế - xã hội: Tần suất có vẻ cao hơn ở những nơi có thu nhập thấp.
Điều trị ung thư cổ tử cung
Các lựa chọn điều trị ung thư cổ tử cung bao gồm phẫu thuật, xạ trị, hóa trị hoặc kết hợp các phương pháp này.
Quyết định phương pháp điều trị phụ thuộc vào một số yếu tố, chẳng hạn như giai đoạn của bệnh ung thư, cũng như tuổi tác và tình trạng sức khỏe tổng thể.
Điều trị ung thư cổ tử cung giai đoạn đầu, khi ung thư vẫn còn trong cổ tử cung, có tỷ lệ thành công tốt. Ung thư càng lan rộng khỏi khu vực ban đầu, tỷ lệ thành công có xu hướng thấp hơn.
Điều trị ung thư cổ tử cung giai đoạn đầu
Phẫu thuật là phương pháp điều trị phổ biến khi ung thư chưa lan ra khỏi cổ tử cung. Xạ trị có thể hữu ích sau khi phẫu thuật nếu bác sĩ tin rằng tế bào ung thư có thể tồn tại bên trong cơ thể.
Xạ trị cũng có thể làm giảm nguy cơ tái phát. Nếu bác sĩ phẫu thuật muốn thu nhỏ khối u để dễ phẫu thuật, người bệnh có thể được hóa trị trước mổ mặc dù đây không phải là cách điều trị phổ biến.
Điều trị ung thư cổ tử cung giai đoạn cuối
Khi ung thư đã lan ra ngoài cổ tử cung, phẫu thuật thường không phải là một lựa chọn.
Các bác sĩ cũng gọi ung thư giai đoạn muộn là ung thư xâm lấn, vì nó đã xâm lấn các khu vực khác của cơ thể. Loại ung thư này cần điều trị rộng rãi hơn, thường sử dụng xạ trị hoặc kết hợp xạ trị và hóa trị.
Trong giai đoạn sau của bệnh ung thư, các bác sĩ cung cấp liệu pháp chăm sóc giảm nhẹ để làm giảm các triệu chứng và cải thiện chất lượng cuộc sống.
Xạ trị
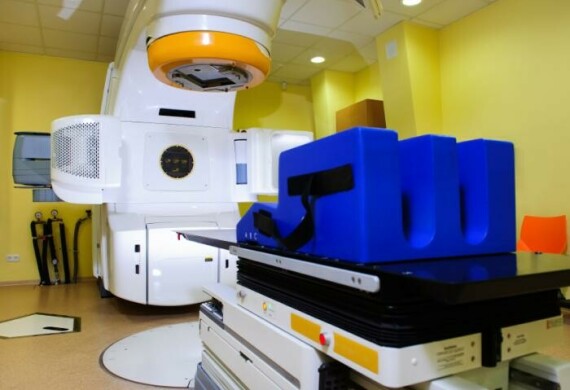
Các bác sĩ thường sử dụng tia xạ để điều trị các dạng ung thư cổ tử cung tiến triển.
(Nguồn ảnh medicalnewstoday.com)
Xạ trị sẽ sử dụng các chùm tia X năng lượng cao hoặc bức xạ để tiêu diệt các tế bào ung thư.
Khi bác sĩ điều trị bằng xạ trị vùng xương chậu, nó có thể gây ra các tác dụng phụ dưới đây, một số tác dụng phụ có thể không xuất hiện cho đến khi kết thúc điều trị:
- Tiêu chảy
- Buồn nôn
- Đau bụng
- Kích thích bàng quang
- Thu hẹp âm đạo
- Chu kỳ kinh nguyệt bị gián đoạn
- Mãn kinh sớm
Hóa trị liệu
Hóa trị là việc sử dụng hóa chất để điều trị bệnh. Trong trường hợp này, hóa trị đề cập đến sự tiêu diệt các tế bào ung thư bằng thuốc.
Các bác sĩ sử dụng hóa trị để nhắm mục tiêu vào các tế bào ung thư mà phẫu thuật không thể hoặc không loại bỏ được hoặc để giúp giảm các triệu chứng của những người bị ung thư giai đoạn cuối.
Các tác dụng phụ của hóa trị có thể khác nhau và chúng phụ thuộc vào loại thuốc cụ thể. Các tác dụng phụ phổ biến gồm:
- Tiêu chảy
- Buồn nôn
- Rụng tóc
- Mệt mỏi
- Vô sinh
- Mãn kinh sớm
Phòng ngừa ung thư cổ tử cung
Một số biện pháp có thể giúp giảm nguy cơ phát triển ung thư cổ tử cung.
Vắc xin chủng ngừa vi rút u nhú ở người (HPV)
Mối liên hệ giữa sự phát triển của ung thư cổ tử cung và một số loại HPV đã được chứng minh. Nếu mọi phụ nữ tuân thủ các chương trình tiêm phòng HPV như hiện nay, họ có thể giảm tần suất ung thư cổ tử cung.
Tình dục an toàn và ung thư cổ tử cung
Thuốc chủng ngừa HPV chỉ bảo vệ chống lại 2 chủng HPV. Các chủng khác cũng có thể gây ung thư cổ tử cung. Sử dụng bao cao su trong khi quan hệ tình dục giúp bảo vệ khỏi nhiễm HPV.
Tầm soát ung thư cổ tử cung
Kiểm tra cổ tử cung thường xuyên có thể giúp người phụ nữ xác định và đối phó với các dấu hiệu của ung thư trước khi bệnh có thể phát triển hoặc di căn quá xa. Tầm soát không phát hiện ung thư nhưng có thể chỉ ra những thay đổi ở các tế bào của cổ tử cung.
Có ít bạn tình hơn
Phụ nữ càng có nhiều bạn tình thì nguy cơ nhiễm HPV càng cao. Điều này có thể dẫn đến nguy cơ phát triển ung thư cổ tử cung cao hơn.
Trì hoãn lần quan hệ tình dục đầu tiên
Phụ nữ quan hệ tình dục lần đầu tiên khi càng trẻ thì nguy cơ nhiễm HPV càng cao. Họ càng trì hoãn nó, nguy cơ ung thư cổ tử cung càng thấp.
Ngừng hút thuốc
Phụ nữ hút thuốc và nhiễm vi rút HPV đối mặt với nguy cơ phát triển ung thư cổ tử cung cao hơn những người không hút thuốc.
Chẩn đoán
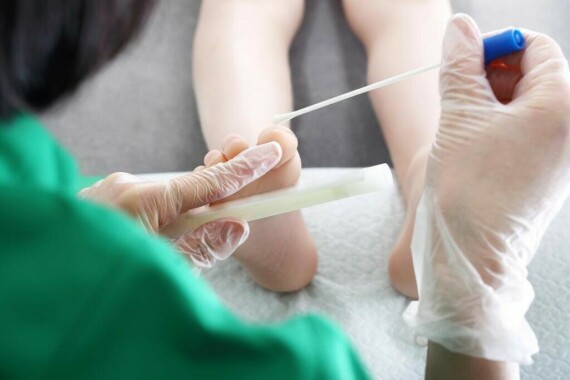 Xét nghiệm phết tế bào cổ tử cung (PAP test) có thể giúp xác định các dấu hiệu ban đầu của ung thư cổ tử cung. (Nguồn ảnh medicalnewstoday.com)
Xét nghiệm phết tế bào cổ tử cung (PAP test) có thể giúp xác định các dấu hiệu ban đầu của ung thư cổ tử cung. (Nguồn ảnh medicalnewstoday.com)Chẩn đoán sớm ung thư cổ tử cung giúp cải thiện tỷ lệ điều trị thành công.
Hiệp hội Ung thư Hoa Kỳ khuyến nghị như sau:
Phụ nữ dưới 25 tuổi: không khuyến nghị sàng lọc.
Phụ nữ từ 25–65 tuổi: nên làm xét nghiệm HPV 5 năm một lần
Phụ nữ trên 65 tuổi: không khuyến nghị sàng lọc cho những người đã sàng lọc đầy đủ trong quá khứ, trừ khi họ có nguy cơ cao bị ung thư cổ tử cung.
Những người đã cắt bỏ cổ tử cung không cần sàng lọc, trừ khi họ đã có tổn thương tiền ung thư hoặc ung thư cổ tử cung trong quá khứ.
Đây là những khuyến nghị tầm soát tổng thể, nhưng bác sĩ có thể tư vấn cho từng người về nhu cầu tầm soát của họ.
Xét nghiệm phết tế bào cổ tử cung (PAP test)
Tầm soát không phát hiện ung thư nhưng nó giúp tìm kiếm những thay đổi bất thường trong các tế bào của cổ tử cung. Nếu không điều trị, một số tế bào bất thường cuối cùng có thể phát triển thành ung thư.
Xét nghiệm DNA HPV
Xét nghiệm này xác định liệu người phụ nữ có nhiễm bất kỳ loại HPV nào có khả năng gây ung thư cổ tử cung hay không. Xét nghiệm được thực hiện bằng cách thu thập các tế bào từ cổ tử cung để kiểm tra trong phòng xét nghiệm.
Xét nghiệm có thể phát hiện các chủng HPV nguy cơ cao trong DNA của tế bào trước khi có sự bất thường trong các tế bào cổ tử cung.
Nếu có các dấu hiệu và triệu chứng của ung thư cổ tử cung hoặc nếu xét nghiệm PAP test cho thấy các tế bào bất thường, bác sĩ có thể đề nghị các xét nghiệm bổ sung.
Các xét nghiệm bổ sung bao gồm:
- Soi cổ tử cung: Đây là phương pháp kiểm tra trực quan âm đạo – cổ tử cung bằng mỏ vịt và ống soi cổ tử cung - một dụng cụ phóng đại có ánh sáng.
- Khám dưới gây mê: Bác sĩ có thể kiểm tra âm đạo và cổ tử cung kỹ lưỡng hơn.
- Sinh thiết: Bác sĩ lấy một phần mô nhỏ của cổ tử cung.
- Khoét chóp: Bác sĩ lấy một phần mô nhỏ hình nón của mô bất thường từ cổ tử cung để kiểm tra.
- LEEP: Thủ thuật sử dụng một vòng dây có dòng điện giúp loại bỏ các mô bất thường. Sau đó, bác sĩ sẽ gửi mô đến phòng xét nghiệm để kiểm tra.
- Xét nghiệm máu: Số lượng tế bào máu có thể giúp xác định các vấn đề về gan hoặc thận.
- Chụp CT: Bác sĩ có thể sử dụng chất cản quang để tìm ra bất kỳ sự bất thường.
- MRI: có thể xác định bệnh ung thư cổ tử cung ở giai đoạn đầu.
- Siêu âm vùng chậu: Sóng âm tần số cao tạo ra hình ảnh của cổ tử cung trên màn hình.
Tiên lượng
Giai đoạn ung thư của người bệnh có thể giúp đánh giá tiên lượng cũng như khả năng sống sót của họ trong ít nhất 5 năm nữa:
- Giai đoạn 1: Trong giai đoạn đầu của giai đoạn 1, cơ hội sống 5 năm là 93% và ở cuối giai đoạn 1 là 80%.
- Giai đoạn 2: Trong giai đoạn đầu của giai đoạn 2, tỷ lệ sống 5 năm là 63%, giảm xuống còn 58% vào cuối giai đoạn 2.
- Giai đoạn 3: Trong giai đoạn này, cơ hội giảm từ 35% xuống 32%.
- Giai đoạn 4: Những người bị ung thư cổ tử cung giai đoạn 4 có 15 đến 16% cơ hội sống sót thêm 5 năm.
Đây là tỷ lệ sống sót trung bình và không áp dụng cho tất cả mọi người. Trong một số trường hợp, giai đoạn 4 có thể được điều trị thành công.
Xem thêm:

