Nhiều yếu tố có thể ảnh hưởng đến chức năng thận, ví dụ như:
- Một số bệnh cấp tính và mạn tính
- Tiếp xúc với các chất độc hại ô nhiễm môi trường hoặc một số loại thuốc
- Mất nước nghiêm trọng
- Lưu lượng máu đến thận không đủ
- Chấn thương thận
Nếu thận của bạn không thể hoạt động bình thường, cơ thể của bạn sẽ trở nên quá tải với các chất độc. Điều này có thể dẫn đến suy thận, có thể đe dọa tính mạng nếu không được điều trị.
Hãy tiếp tục đọc bài viết này để biết mọi thứ về bệnh suy thận, bao gồm các triệu chứng, giai đoạn, cách điều trị và tiên lượng.
Các loại suy thận
Suy thận được chia làm 5 loại khác nhau. Suy thận cấp tính xảy ra khi thận của bạn đột ngột ngừng hoạt động bình thường. Suy thận mạn tính xảy ra từ từ theo thời gian.
5 loại suy thận bao gồm:
- Suy thận cấp trước thận. Lưu lượng máu đến thận không đủ có thể gây suy thận cấp tính trước thận. Thận không thể lọc chất độc ra khỏi máu nếu không có đủ lưu lượng máu. Loại suy thận này thường có thể được chữa khỏi khi đã xác định được nguyên nhân gây giảm lưu lượng máu.
- Suy thận cấp tại thận. Suy thận cấp tại thận có thể do chấn thương trực tiếp đến thận, ví dụ như tác động vật lý hoặc tai nạn. Các nguyên nhân khác bao gồm quá tải độc tố và thiếu máu cục bộ (là tình trạng thiếu oxy đến thận). Thiếu máu cục bộ có thể do chảy máu nghiêm trọng, sốc, tắc nghẽn mạch máu thận và viêm cầu thận
- Suy thận mạn trước thận. Khi không có đủ máu đến thận của bạn trong một thời gian dài, thận sẽ bắt đầu co lại và mất khả năng hoạt động.
- Suy thận mạn tại thận. Điều này xảy ra khi thận bị tổn thương lâu dài do bệnh thận nội tại. Bệnh thận nội tại phát triển từ chấn thương trực tiếp đến thận, chẳng hạn như chảy máu nghiêm trọng hoặc thiếu oxy.
- Suy thận mạn sau thận. Đường tiểu bị tắc nghẽn lâu ngày sẽ cản trở việc tiểu tiện. Điều này gây ra áp lực lên thận và cuối cùng là tổn thương thận.
Các triệu chứng của suy thận
Suy thận giai đoạn đầu thường không gây ra các triệu chứng đáng chú ý. Theo trung tâm Kiểm soát và Phòng ngừa Dịch bệnh Hoa Kỳ (CDC), có tới 90% những người bị bệnh thận mạn tính không biết mình mắc bệnh.
Khi bệnh thận tiến triển, các triệu chứng có thể gặp là:
- Giảm lượng nước tiểu
- Phù chân, mắt cá chân và bàn chân do giữ nước. Nguyên nhân là do thận không loại bỏ lượng dịch dư thừa.
- Khó thở không giải thích được
- Buồn ngủ quá mức hoặc mệt mỏi
- Buồn nôn dai dẳng
- Lú lẫn
- Đau hoặc tức ngựa
- Co giật
- Hôn mê
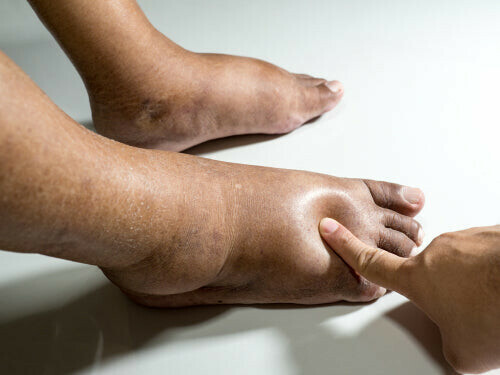 Dấu hiệu phù ở chân và bàn chân. Nguồn ảnh loungedoctor.comDấu hiệu sớm của suy thận
Dấu hiệu phù ở chân và bàn chân. Nguồn ảnh loungedoctor.comDấu hiệu sớm của suy thận
Các triệu chứng của bệnh thận giai đoạn đầu có thể khó xác định. Chúng thường tinh vi và khó xác định. Các dấu hiệu ban đầu của bệnh thận có thể bao gồm:
- Giảm lượng nước tiểu
- Phù ở tay chân do giữ nước
- Khó thở
Màu nước tiểu trong suy thận
Màu sắc của nước tiểu cung cấp thông tin về tình trạng sức khỏe của cơ thể. Nó không cho bạn biết nhiều về tình trạng chức năng thận cho đến khi tổn thương thận tiến triển.
Tuy nhiên, sự thay đổi màu sắc của nước tiểu có thể là dấu hiệu cảnh báo một số vấn đề.
- Trong hoặc vàng nhạt. Nước tiểu trong hoặc vàng nhạt cho thấy bạn được cung cấp đủ nước. Đây là màu nước tiểu lý tưởng trong hầu hết các trường hợp.
- Màu vàng sẫm hoặc màu hổ phách. Bạn có thể bị mất nước. Hãy thử uống nhiều nước hơn và cắt giảm đồ uống có ga, trà hoặc cà phê đậm.
- Màu cam. Đây có thể là dấu hiệu của tình trạng mất nước hoặc có thể là dấu hiệu xuất hiện mật trong máu. Bệnh thận thường không gây ra màu nước tiểu này.
- Màu hồng hoặc đỏ. Nước tiểu có màu hồng hoặc một chút đỏ có thể có máu trong đó. Nó cũng có thể là do tiêu thụ một số loại thực phẩm, như củ cải đường hoặc dâu tây. Xét nghiệm nước tiểu nhanh có thể xác định chính xác tình trạng này.
- Có bọt. Nước tiểu có bọt là dấu hiệu cho thấy nước tiểu có nhiều protein. Protein trong nước tiểu là dấu hiệu của bệnh thận.
Nguyên nhân của suy thận
Suy thận có thể là hậu quả của một số nguyên nhân. Theo Hiệp hội Thận quốc gia Hoa Kỳ, hai nguyên nhân phổ biến nhất của suy thận là tăng huyết áp và tiểu đường.
Những người có nguy cơ mắc bệnh cao nhất thường mắc một hoặc nhiều vấn đề sức khỏe sau đây.
Mất lưu lượng máu đến thận
Lượng máu đến thận bị mất đột ngột có thể dẫn đến suy thận. Một số tình trạng gây mất lưu lượng máu đến thận là:
- Nhồi máu cơ tim
- Bệnh tim
- Xơ gan hoặc suy gan
- Mất nước
- Vết bỏng nặng
- Phản ứng dị ứng
- Nhiễm trùng nặng, chẳng hạn như nhiễm trùng huyết
Thuốc điều trị tăng huyết áp và thuốc chống viêm cũng có thể hạn chế lưu lượng máu.
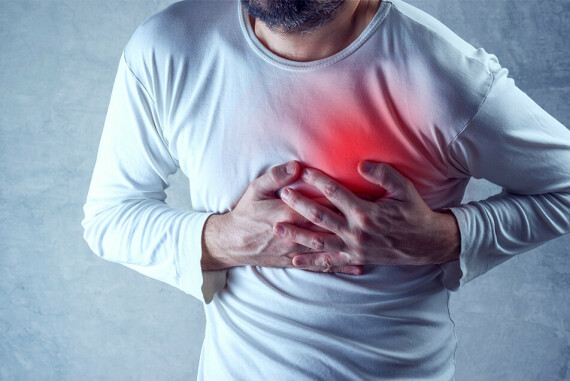 Nhồi máu cơ tim có thể gây suy thận. Nguồn ảnh parkview.comVấn đề đào thải nước tiểu
Nhồi máu cơ tim có thể gây suy thận. Nguồn ảnh parkview.comVấn đề đào thải nước tiểu
Khi cơ thể bạn không thể loại bỏ nước tiểu, các chất độc sẽ tích tụ và gây quá tải cho thận. Một số bệnh ung thư có thể chặn đường dẫn nước tiểu, ví dụ như:
- Ung thư tuyến tiền liệt – là nguyên nhân phổ biến nhất ở nam giới
- Ung thư đại tràng
- Ung thư cổ tử cung
- Ung thư bàng quang
Các tình trạng khác có thể cản trở việc đi tiểu và có thể dẫn đến suy thận là:
- Sỏi thận
- Phì đại tiền liệt tuyến
- Cục máu đông trong đường tiết niệu
- Tổn thương các dây thần kinh kiểm soát bàng quang
Các nguyên nhân khác
Một số nguyên nhân khác có thể dẫn đến suy thận bao gồm:
- Cục máu đông trong hoặc xung quanh thận
- Nhiễm trùng
- Nhiễm độc kim loại nặng
- Ma túy và rượu
- Viêm mạch máu
- Lupus - một bệnh tự miễn có thể gây viêm nhiều cơ quan trong cơ thể
- Viêm cầu thận
- Hội chứng urê huyết tan máu, liên quan đến sự phân hủy các tế bào hồng cầu sau nhiễm trùng do vi khuẩn, thường là ở ruột
- Đa u tủy xương - bệnh ung thư của các tương bào trong tủy xương
- Xơ cứng bì - tình trạng tự miễn dịch ảnh hưởng đến da
- Xuất huyết giảm tiểu cầu huyết khối - rối loạn gây ra cục máu đông trong các mạch nhỏ
- Thuốc hóa trị liệu điều trị ung thư và một số bệnh tự miễn
- Thuốc cản quang được sử dụng trong một số xét nghiệm chẩn đoán hình ảnh
- Một số loại thuốc kháng sinh
- Bệnh tiểu đường không được kiểm soát
Xét nghiệm chẩn đoán
Bác sĩ có thể sử dụng một số xét nghiệm để chẩn đoán suy thận. Một số xét nghiệm phổ biến nhất gồm:
- Phân tích nước tiểu. Bác sĩ có thể lấy mẫu nước tiểu để kiểm tra bất kỳ điều gì bất thường, bao gồm protein hoặc đường xuất hiện trong nước tiểu. Bác sĩ cũng có thể thực hiện xét nghiệm cặn nước tiểu để tìm các tế bào hồng cầu và bạch cầu, lượng vi khuẩn cao và các trụ tế bào.
- Đo lượng nước tiểu. Đo lượng nước tiểu là một trong những xét nghiệm đơn giản giúp chẩn đoán suy thận. Ví dụ, lượng nước tiểu thấp có thể gợi ý rằng bệnh thận do tắc nghẽn đường tiểu, có thể do nhiều bệnh hoặc chấn thương.
- Xét nghiệm máu. Bác sĩ có thể yêu cầu xét nghiệm máu để đo các chất được lọc bởi thận, chẳng hạn như nitơ urê máu và creatinine. Sự gia tăng nhanh chóng các chất này có thể cho thấy suy thận cấp tính.
- Chẩn đoán hình ảnh. Các xét nghiệm như siêu âm, MRI và chụp CT cung cấp hình ảnh về thận và đường tiết niệu để xác định tắc nghẽn hoặc các vấn đề khác.
- Sinh thiết thận. Các mẫu mô được lấy thông qua sinh thiết thận sẽ được kiểm tra để tìm lắng đọng bất thường, tính trạng xơ hóa hoặc nhiễm trùng.
 Xét nghiệm chẩn đoán hình ảnh cấp hình ảnh về thận và đường tiết niệu. Nguồn ảnh melbourneradiology.com.au
Xét nghiệm chẩn đoán hình ảnh cấp hình ảnh về thận và đường tiết niệu. Nguồn ảnh melbourneradiology.com.au
Các giai đoạn bệnh thận mạn tính
Bệnh thận được phân thành 5 giai đoạn. Các giai đoạn này từ rất nhẹ (giai đoạn 1) đến suy thận hoàn toàn (giai đoạn 5). Các triệu chứng và biến chứng tăng lên khi các giai đoạn tiến triển.
Giai đoạn 1
Giai đoạn này rất nhẹ. Bạn có thể không gặp phải triệu chứng và không có biến chứng rõ ràng. Một số tổn thương thận đã xuất hiện.
Vẫn có thể kiểm soát và làm chậm sự tiến triển của bệnh bằng cách duy trì một lối sống lành mạnh, bao gồm ăn một chế độ ăn uống cân bằng, tập thể dục thường xuyên và không sử dụng các sản phẩm thuốc lá. Duy trì cân nặng vừa phải cũng rất quan trọng.
Nếu bạn bị tiểu đường, điều quan trọng là phải kiểm soát lượng đường trong máu.
Giai đoạn 2
Bệnh thận giai đoạn 2 vẫn được coi là một dạng nhẹ, nhưng các vấn đề có thể phát hiện được như protein trong nước tiểu hoặc tổn thương thực thể ở thận có thể rõ ràng hơn.
Các phương pháp thay đổi lối sống tương tự ở giai đoạn 1 vẫn được sử dụng trong giai đoạn 2. Bạn cũng nên trao đổi với bác sĩ về các yếu tố nguy cơ khác có thể khiến bệnh tiến triển nhanh hơn, chẳng hạn như bệnh tim, tình trạng viêm và rối loạn máu.
Giai đoạn 3
Ở giai đoạn này, thận không hoạt động tốt như bình thường.
Bệnh thận giai đoạn 3 đôi khi được chia thành các giai đoạn 3a và 3b. Xét nghiệm máu để đo lượng chất thải trong cơ thể giúp bác sĩ phân biệt giữa hai loại này.
Các triệu chứng có thể trở nên rõ ràng hơn ở giai đoạn này. Người bệnh có thể bị sưng bàn tay và bàn chân, đau lưng và thay đổi tần suất đi tiểu.
Các phương pháp thay đổi lối sống có thể giúp cải thiện các triệu chứng. Bác sĩ cũng có thể xem xét các loại thuốc để điều trị các tình trạng tiềm ẩn có thể làm tăng tốc độ suy thận.
Giai đoạn 4
Bệnh thận giai đoạn 4 được coi là mức độ trung bình đến nặng. Thận hoạt động không tốt nhưng người bệnh vẫn chưa suy thận hoàn toàn. Các triệu chứng có thể bao gồm các biến chứng như thiếu máu, tăng huyết áp và bệnh xương.
Một lối sống lành mạnh vẫn là yếu tố quyết định. Bác sĩ có thể sẽ xây dựng một kế hoạch điều trị để làm chậm quá trình tổn thương thận.
Giai đoạn 5
Ở giai đoạn 5, thận đã suy hoàn toàn. Các triệu chứng của việc mất chức năng thận sẽ biểu hiện rõ ràng như nôn và buồn nôn, khó thở, ngứa da, v.v.
Ở giai đoạn này, người bệnh sẽ cần chạy thận thường xuyên hoặc ghép thận.
Tại Việt Nam chưa có số liệu thống kê chính thức, song ước tính có khoảng 5 triệu người bị suy thận và hàng năm có khoảng 8.000 ca bệnh mới. Chỉ tính riêng bệnh nhân suy thận giai đoạn cuối cần lọc máu là khoảng 800.000 người, chiếm 0,1% dân số
Điều trị suy thận
Có một số phương pháp điều trị cho bệnh suy thận. Loại điều trị sẽ phụ thuộc vào nguyên nhân gây suy thận cũng như giai đoạn của suy thận.
Lọc máu
Lọc máu được hiện bằng máy chuyên dụng. Máy sẽ thực hiện chức năng của thận. Tùy thuộc vào loại lọc máu, người bệnh có thể được kết nối với một máy lớn hoặc một túi catheter di động.
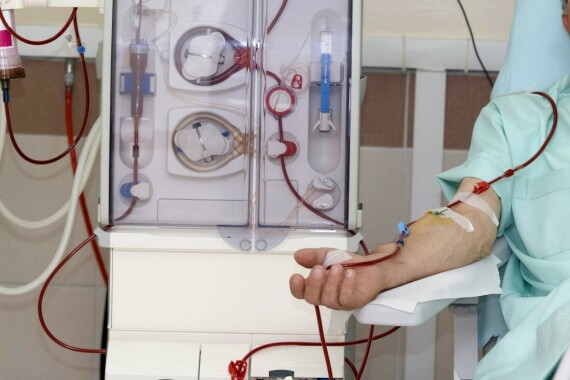 Lọc máu bằng chạy thận nhân tạo. Nguồn ảnh medicalnewstoday.comCùng với lọc máu, người bệnh có thể cần tuân theo chế độ ăn ít kali, ít muối.
Lọc máu bằng chạy thận nhân tạo. Nguồn ảnh medicalnewstoday.comCùng với lọc máu, người bệnh có thể cần tuân theo chế độ ăn ít kali, ít muối.
Lọc máu không chữa khỏi bệnh suy thận, nhưng nó có thể kéo dài tuổi thọ nếu người bệnh duy trì điều trị theo lịch trình thường xuyên.
Ghép thận
Một lựa chọn điều trị khác là ghép thận. Một quả thận được cấy ghép có thể hoạt động hoàn toàn bình thường, vì vậy người bệnh không cần phải chạy thận nữa.
Thường sẽ phải chờ đợi lâu để nhận được một quả thận hiến tương thích với cơ thể của người bệnh. Nếu người hiến tặng còn sống, quá trình này có thể diễn ra nhanh chóng hơn.
Phẫu thuật cấy ghép có thể không phải là lựa chọn điều trị phù hợp cho tất cả mọi người. Cũng có thể phẫu thuật không thành công.
Người bệnh phải dùng thuốc ức chế miễn dịch sau khi phẫu thuật để ngăn cơ thể đào thải quả thận mới. Những loại thuốc này có tác dụng phụ riêng, một số có thể nghiêm trọng.
Thay đổi lối sống
Hạn chế uống rượu và thực hiện một số thay đổi trong chế độ ăn uống có thể giúp ngăn suy thận tiến triển nặng hơn.
Giảm lượng cồn
Nếu bạn bị suy thận và uống rượu, thận của bạn sẽ buộc phải làm việc nhiều hơn. Rượu không được đào thải ra khỏi máu, vì vậy bạn sẽ cảm nhận được ảnh hưởng của nó cho đến khi được lọc máu để lọc nó ra khỏi máu.
Bia và rượu vang cũng chứa một lượng lớn phốt pho. Các vấn đề nghiêm trọng về tim và thậm chí tử vong có thể xảy ra nếu thận của bạn không thể lọc nó ra ngoài. Tuy nhiên, hầu hết các loại rượu mạnh gây nguy cơ này.
Nếu bạn bị suy thận hoặc bệnh thận giai đoạn cuối, bác sĩ có thể khuyên bạn nên hạn chế mức độ uống rượu. Đối với một số người, loại bỏ hoàn toàn rượu khỏi chế độ ăn uống có thể là tốt nhất.
Thay đổi chế độ ăn uống
Không có chế độ ăn uống cụ thể cho những người bị suy thận. Các hướng dẫn về chế độ ăn thường sẽ phụ thuộc vào giai đoạn bệnh thận mà người bệnh mắc phải và sức khỏe tổng thể. Một số khuyến nghị như sau:
- Hạn chế natri và kali. Cố gắng ăn ít hơn 2.000 miligam natri (muối) và kali mỗi ngày.
- Hạn chế phốt pho. Giống như natri và kali, tốt hơn là nên giới hạn lượng phốt pho ăn trong một ngày. Dựa trên một đánh giá năm 2019, cố gắng duy trì mức dưới 1.000 miligam.
- Tuân theo các hướng dẫn về protein. Khi bị bệnh thận ở giai đoạn đầu, người bệnh nên giảm lượng tiêu thụ protein. Tuy nhiên, trong suy thận giai đoạn cuối, họ có thể ăn nhiều protein hơn, tùy thuộc vào khuyến nghị của bác sĩ.
Bệnh tiểu đường và suy thận
Nếu không được kiểm soát, lượng đường trong máu cao có thể làm tổn thương thận của bạn. Tổn thương có thể xấu đi theo thời gian.
Bệnh thận do tiểu đường không thể hồi phục. Kiểm soát lượng đường trong máu và huyết áp có thể giúp ngăn ngừa hoặc hạn chế tổn thương thận. Uống thuốc theo chỉ định của bác sĩ cũng rất quan trọng.
Nếu bạn bị tiểu đường, bác sĩ có thể sẽ thực hiện kiểm tra thường xuyên để theo dõi tình trạng suy thận.
Nguy cơ mắc bệnh thận do tiểu đường càng tăng khi thời gian mắc tiểu đường càng lâu.
Bệnh tiểu đường là nguyên nhân phổ biến nhất của suy thận. Khoảng 1/3 người lớn mắc bệnh tiểu đường bị bệnh thận.
Tuổi thọ của người bị suy thận
Không thể biết chính xác một người bị suy thận sẽ sống được bao lâu. Mỗi người bị suy thận có những đặc điểm khác nhau.
Nhìn chung, các chuyên gia nói rằng một người chạy thận nhân tạo có thể sống thêm trung bình từ 5 đến 10 năm miễn là họ tuân thủ điều trị. Một số người sống hơn 20 hoặc 30 năm.
Các yếu tố có thể đóng một vai trò trong tuổi thọ của người suy thận là:
- Tuổi
- Giai đoạn bệnh thận
- Các vấn đề sức khỏe cùng tồn tại
Một khi suy thận giai đoạn cuối, người bệnh sẽ cần phải chạy thận hoặc ghép thận để sống. Bỏ lỡ ngay cả một lần điều trị lọc máu có thể làm giảm tuổi thọ của họ.
Các biến chứng
Suy thận có thể dẫn đến các biến chứng khác nhau, chẳng hạn như:
Thiếu máu. Khi thận không hoạt động bình thường, cơ thể có thể không thể tạo ra các tế bào hồng cầu một cách chính xác. Thiếu máu là một thuật ngữ y tế để chỉ số lượng tế bào hồng cầu thấp.
Loãng xương. Tổn thương thận có thể phá vỡ sự cân bằng của các khoáng chất trong cơ thể như phốt pho và canxi. Sự mất cân bằng này có thể dẫn đến xương bị suy yếu (loãng xương).
Giữ nước. Nếu thận không thể lọc đủ nước ra khỏi máu, người bệnh có thể có nguy cơ bị giữ nước, đặc biệt là ở phần dưới cơ thể.
Bệnh tim. Bệnh tim có thể dẫn đến suy thận, hoặc suy thận có thể dẫn đến bệnh tim. Theo một nghiên cứu năm 2018, bệnh tim là nguyên nhân phổ biến nhất gây tử vong ở những người chạy thận nhân tạo.
Tăng kali máu. Suy thận có thể dẫn đến tăng kali máu. Trong trường hợp nghiêm trọng, tăng kali máu có thể dẫn đến suy tim.
Nhiễm toan chuyển hóa. Chức năng thận bị gián đoạn có thể dẫn đến nhiễm toan chuyển hóa, nghĩa là dịch trong cơ thể chứa quá nhiều axit. Nhiễm toan chuyển hóa có thể gây ra các biến chứng như sỏi thận hoặc bệnh xương.
Các biến chứng thứ phát. Nhiều người bị suy thận phát triển các biến chứng thứ phát như:
- Trầm cảm
- Suy gan
- Phù phổi
- Bệnh Gout
- Tổn thương thần kinh
- Nhiễm trùng da
Phòng ngừa suy thận
Bạn có thể thực hiện các biện pháp để giảm nguy cơ suy thận.
Làm theo hướng dẫn khi dùng thuốc không kê đơn. Dùng liều quá cao, ngay cả những loại thuốc thông thường như aspirin, có thể tạo ra lượng độc tố cao trong một khoảng thời gian ngắn. Điều này có thể khiến thận của bạn bị quá tải.
Nhiều tình trạng ở thận hoặc đường tiết niệu dẫn đến suy thận khi chúng không được kiểm soát đúng cách.
Bạn cũng có thể giúp giảm nguy cơ suy thận bằng cách:
- Duy trì một lối sống lành mạnh
- Uống thuốc theo chỉ định và không dùng nhiều thuốc hơn mức an toàn
- Kiểm soát các bệnh có sẵn, chẳng hạn như bệnh tiểu đường và huyết áp cao.
Tiên lượng của suy thận
Tiên lượng đối với những người bị suy thận rất khác nhau tùy thuộc vào một số yếu tố như:
- Nguyên nhân cơ bản
- Nguyên nhân cơ bản đó được kiểm soát tốt như thế nào
- Yếu tố nguy cơ, như huyết áp cao hoặc tiểu đường
- Giai đoạn bệnh thận khi được chẩn đoán
Điều trị thích hợp và thay đổi lối sống lành mạnh có thể cải thiện tiên lượng. Ăn một chế độ ăn uống cân bằng, cắt giảm thực phẩm có hại cho thận, giảm uống rượu và điều trị bất kỳ nguyên nhân cơ bản nào có thể giúp bảo vệ sức khỏe và kéo dài tuổi thọ.
Tổng kết
Suy thận có thể phát triển đột ngột hoặc do tổn thương lâu dài. Có nhiều nguyên nhân có thể gây ra suy thận, bao gồm tiểu đường, huyết áp cao, dùng thuốc quá liều, mất nước quá mức, chấn thương thận hoặc các yếu tố khác.
Bệnh thận được phân thành 5 giai đoạn. Các mức độ này từ rất nhẹ đến suy thận hoàn toàn. Các triệu chứng và biến chứng tăng lên khi các giai đoạn tiến triển.
Nếu bạn bị suy thận, bạn có thể trao đổi với bác sĩ để xác định các lựa chọn điều trị tốt nhất cho tình trạng của bạn.
Xem Thêm: