Video: Bệnh sốt rét - Nguyên nhân, triệu chứng, điều trị
Ở Việt Nam, có khoảng 12 triệu người hiện vẫn đang sống trong vùng sốt rét lưu hành. Người mắc bệnh sốt rét chủ yếu là người nghèo, người dân tộc sống ở các vùng kinh tế khó khăn, vùng sâu, vùng xa, vùng biên giới… Chương trình Quốc gia phòng chống sốt rét của Việt Nam đã đạt được nhiều kết quả đáng khích lệ: từ hơn 1 triệu trường hợp mắc, 4.646 trường hợp tử vong do sốt rét vào năm 1991, đến năm 2018 chỉ còn 6.870 trường hợp mắc và 1 trường hợp tử vong do sốt rét. Cho đến nay, nhiều tỉnh, thành phố đã loại bỏ được bệnh sốt rét.
Nguyên nhân và các yếu tố nguy cơ
Bệnh sốt rét do một loại ký sinh trùng có tên gọi là Plasmodium, được lan truyền bởi muỗi Anophelesmos. Chỉ muỗi cái mới có khả năng truyền ký sinh trùng sốt rét. Khi những con muỗi này hút máu một người bị sốt rét, chúng sẽ mang ký sinh trùng và sau đó truyền cho những người khác trong quá trình đốt. Đó là cách mà dịch bệnh lây lan.
Một khi ký sinh trùng xâm nhập vào cơ thể bạn, chúng sẽ di chuyển đến gan, trưởng thành và sinh sôi ở đó, rồi xâm nhập vào các tế bào hồng cầu, phát triển và nhân lên cho đến khi hồng cầu vỡ ra. Quá trình này gây giải phóng nhiều ký sinh trùng hơn vào máu. Khi ký sinh trùng tấn công các tế bào hồng cầu một cách ồ ạt, tình trạng của bạn có thể trở nên đặc biệt nghiêm trọng.
Sốt rét không lây trực tiếp từ người này sang người khác. Nhưng nó có thể lây lan qua những con đường sau:
- Từ phụ nữ mang thai sang thai nhi
- Dùng chung kim tiêm
- Truyền máu
- Cấy ghép nội tạng
Sốt rét phổ biến nhất ở những vùng khí hậu ấm áp như:
- Châu Phi
- Nam và Đông Nam Á
- Trung Đông
- Trung và Nam Mỹ
- Châu Đại Dương
Phân loại sốt rét
Có năm chủng plasmodium ảnh hưởng đến con người. Hai chủng nguy hiểm nhất trong số chúng là:
P. falciparum: Đây là chủng ký sinh trùng sốt rét phổ biến nhất ở châu Phi và là thủ phạm gây ra nhiều ca tử vong do sốt rét nhất trên thế giới. P. falciparum nhân lên rất nhanh, gây mất máu nghiêm trọng và làm tắc nghẽn mạch máu.
P. vivax: chủng này được tìm thấy nhiều nhất ở châu Á và Mỹ Latinh. Chúng có thể nằm im không hoạt động trong vòng vài tháng đến vài năm từ lúc bạn bị muỗi đốt, trước khi bùng lên và bắt đầu tấn công cơ thể.
Triệu chứng của sốt rét
 Sốt cao, rét run là triệu chứng thường gặp khi bị sốt rét. Nguồn: nationalgeographic.comCác triệu chứng của bệnh sốt rét thường bắt đầu khoảng 10-15 ngày sau khi bạn bị muỗi đốt. Cùng với sốt cao, ớn lạnh và đổ mồ hôi, bạn cũng có thể cảm thấy:
Sốt cao, rét run là triệu chứng thường gặp khi bị sốt rét. Nguồn: nationalgeographic.comCác triệu chứng của bệnh sốt rét thường bắt đầu khoảng 10-15 ngày sau khi bạn bị muỗi đốt. Cùng với sốt cao, ớn lạnh và đổ mồ hôi, bạn cũng có thể cảm thấy:
- Buồn nôn
- Đau đầu
- Tiêu chảy
- Mệt mỏi, suy nhược
- Nhức mỏi cơ thể
- Vàng da
- Suy thận
- Co giật
- Rối loạn ý thức
- Phân có máu
Một số điều bạn cần lưu ý:
- Vì các dấu hiệu trên rất giống với các triệu chứng cảm lạnh hoặc cúm, nên ban đầu có thể khó phát hiện được sốt rét.
- Các triệu chứng sốt rét không phải lúc nào cũng xuất hiện trong vòng 2 tuần sau khi bị muỗi đốt, đặc biệt nếu căn nguyên là do P. vivax.
- Những người sống trong khu vực có nhiều ca sốt rét có thể hình thành miễn dịch một phần do tiếp xúc với sốt rét thường xuyên trong suốt cuộc đời của họ. Nhưng khả năng miễn dịch đó có thể thay đổi khi họ di cư đến vùng không có ký sinh trùng lưu hành.
Khi nào bạn cần gặp bác sĩ?
Do sốt rét có thể đe dọa tính mạng một cách nhanh chóng, người nhiễm bệnh cần phải được chăm sóc y tế càng sớm càng tốt. Trẻ sơ sinh, trẻ nhỏ và phụ nữ có thai có nguy cơ trở nặng rất cao.
Hãy tìm ngay đến các cơ sở y tế nếu bạn bị sốt cao và sống hoặc từng đi du lịch đến vùng có sốt rét lưu hành, ngay cả khi các triệu chứng xuất hiện sau vài tuần, vài tháng hoặc một năm kể từ chuyến du lịch đó.
Chẩn đoán sốt rét
Bác sĩ sẽ hỏi bạn về tiền sử bệnh cũng như bất kỳ chuyến du lịch nào gần đây của bạn và tiến hành thăm khám.
Các xét nghiệm máu là cần thiết để biết được:
- Có ký sinh trùng tồn tại trong máu hay không
- Loại thuốc nào tiêu diệt được ký sinh trùng
- Cơ thể bạn có từng tạo ra kháng thể chống lại sốt rét hay không
Dưới đây là một vài loại xét nghiệm máu thường được sử dụng để chẩn đoán sốt rét:
Phương pháp nhuộm Giemsa: Đây là phương pháp chẩn đoán ký sinh trùng sốt rét phổ biến và chính xác nhất hiện nay. Lấy máu vào lúc bệnh nhân đang trong cơn sốt. Cần một giọt máu dày và một giọt máu dàn mỏng trên cùng một lam kính, sau đó cố định và nhuộm Giemsa để tìm ký sinh trùng dưới kính hiển vi. Giọt dày có nhiều ký sinh trùng sốt rét, giúp chẩn đoán nhanh, giọt mỏng giúp xác định loại ký sinh trùng. Số lượng ký sinh trùng sốt rét trong máu có thể thay đổi mỗi ngày. Vì lý do đó, bạn có thể cần phải được lấy máu nhiều lần trong 2 đến 3 ngày để có kết quả tốt nhất.
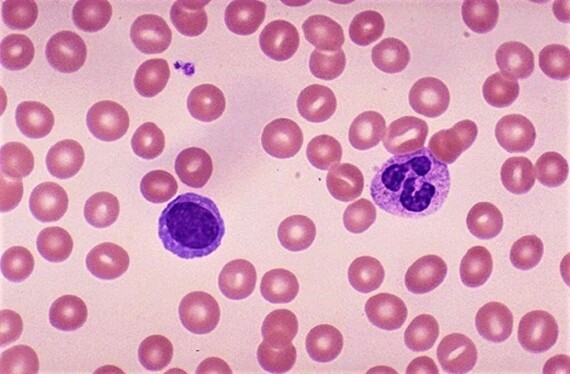 Phương pháp nhuộm Giemsa là phương pháp được sử dụng phổ biến nhất hiện nay để chẩn đoán sốt rét. Paramedicsworld.com
Phương pháp nhuộm Giemsa là phương pháp được sử dụng phổ biến nhất hiện nay để chẩn đoán sốt rét. Paramedicsworld.comTest chẩn đoán nhanh (Rapid Diagnostic Tests - RDTs): Dựa trên phương pháp miễn dịch sắc ký phát hiện kháng nguyên ký sinh trùng sốt rét trong máu. Đây là một lựa chọn nhanh khi không thể làm tiêu bản máu và không có kính hiển vi. Máu chích từ đầu ngón tay được thấm vào một que thử biến đổi màu sắc để cho biết bạn có bị sốt rét hay không.
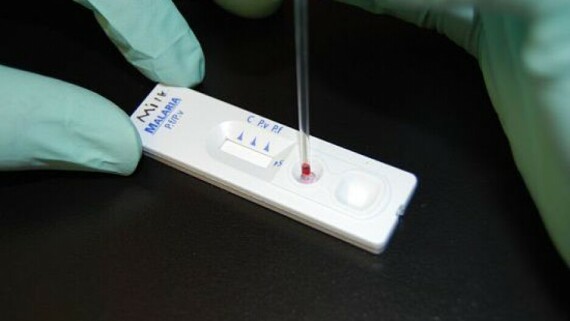 Test chẩn đoán nhanh. Nguồn: pri.org
Test chẩn đoán nhanh. Nguồn: pri.orgXét nghiệm này thường không thể định danh được bạn bị nhiễm loài nào trong số các loài ký sinh trùng sốt rét phổ biến cũng như không cho biết mức độ nhiễm trùng. Nó cũng không được sử dụng để chẩn đoán xác định sốt rét.
Phương pháp sinh học phân tử: còn được gọi là kỹ thuật khuếch đại chuỗi polymerase, phương pháp này có thể xác định được loại ký sinh trùng, giúp bác sĩ đưa ra phác đồ điều trị phù hợp. Đây là một lựa chọn tốt nếu trong máu có số lượng ký sinh trùng thấp hoặc khi phương pháp nhuộm Giemsa không mang lại kết quả rõ ràng.
Xét nghiệm kháng thể: phương pháp này được thực hiện để tìm hiểu xem người bệnh có từng bị sốt rét trước đây hay không, bằng cách tìm kiếm các kháng thể xuất hiện trong máu sau nhiễm ký sinh trùng.
Test kháng thuốc: một số ký sinh trùng sốt rét có khả năng kháng thuốc. Do đó xét nghiệm có thể cần được thực hiện để đánh giá tính hiệu quả của một vài loại thuốc nhất định.
Các xét nghiệm máu khác: bạn cũng có thể được lấy máu để đánh giá công thức máu và các thành phần hóa sinh trong máu. Các xét nghiệm này có thể phản ánh mức độ nghiêm trọng của sốt rét và các biến chứng như thiếu máu hoặc suy thận.
Điều trị sốt rét
Phương pháp điều trị mà bác sĩ đề xuất cho bạn sẽ phụ thuộc vào các yếu tố:
- Loại ký sinh trùng sốt rét mà bạn mắc
- Mức độ nghiêm trọng của các triệu chứng
- Khu vực địa lý nơi bạn bị nhiễm bệnh
- Tuổi
- Bạn có đang mang thai hay không
Các loại thuốc thường được sử dụng để điều trị bệnh sốt rét bao gồm:
Chloroquine hoặc hydroxychloroquine: được chỉ định trong các trường hợp không nghiêm trọng và trong vùng dịch tễ mà ký sinh trùng chưa kháng chloroquine.
Liệu pháp phối hợp dựa trên artemisinin (ACT): kết hợp hai loại thuốc hoạt động theo những cơ chế khác nhau, mang lại hiệu quả rất cao trong điều trị.
Atovaquone-proguanil, artemether-lumefantrine: những sự kết hợp này được lựa chọn ở những khu vực đã xuất hiện đề kháng với chloroquine. Có thể dùng được cho trẻ em.
Mefloquine: là một lựa chọn thay thế cho chloroquine. Do có thể gây các tác dụng phụ hiếm gặp nhưng nghiêm trọng lên não nên chỉ được sử dụng như một biện pháp cuối cùng.
Artesunate: trong những trường hợp nặng, loại thuốc này có thể được dùng trong 24 giờ đầu tiên, sau đó sử dụng liệu phác phối hợp dựa trên artemisinin trong 3 ngày tiếp theo.
Một số loài ký sinh trùng sốt rét đã trở nên kháng với hầu hết các loại thuốc được sử dụng để điều trị bệnh, vì vậy các nhà nghiên cứu đã và đang nỗ lực tìm kiếm những loại thuốc mới đem lại hiệu quả cao hơn.
Biến chứng sốt rét
Một số nhóm người có nhiều khả năng gặp phải biến chứng nghiêm trọng khi bị sốt rét, bao gồm:
- Trẻ sơ sinh và trẻ nhỏ
- Người cao tuổi
- Những người đi du lịch từ những vùng không có vắc xin
- Phụ nữ mang thai và thai nhi
 Phụ nữ mang thai và trẻ nhỏ dễ gặp nguy hiểm khi bị sốt rét. Nguồn: mmv.org
Phụ nữ mang thai và trẻ nhỏ dễ gặp nguy hiểm khi bị sốt rét. Nguồn: mmv.orgCác biến chứng bao gồm:
- Hôn mê
- Sốt rét thể não: do ký sinh trùng gây tổn thương các mao mạch sâu trong não
- Phù phổi
- Suy chức năng gan, thận, lách
- Thiếu máu: khi bị mất quá nhiều hồng cầu
- Hạ đường huyết
Xem thêm: